
Isi
Dalam artikel ini: Memahami penyakitMendapat bantuan dari dokterMendengar tes29 Referensi
Kusta adalah penyakit neurologis yang menyerang 40 juta orang di seluruh dunia. Di Prancis, sekitar 450.000 orang menderita karenanya. Jika Anda ingin mempelajari tentang penyakit ini dan mengetahui cara mendiagnosisnya, baca artikel ini.
tahap
Bagian 1 Memahami penyakitnya
-

Belajar untuk mengetahui epilepsi. Ini adalah penyakit neurologis yang menyebabkan kejang yang dramatis ketika pasien kejang. Kejang ini disebabkan oleh aliran saraf yang abnormal di otak.- Terkadang epilepsi terjadi pada orang dewasa, tetapi biasanya gejalanya muncul selama masa kanak-kanak. Penyakit ini dapat memiliki penyebab genetik, tetapi juga dapat disebabkan oleh cedera kepala seperti trauma kepala.
-
Memahami mekanisme dasar penyakit. Neuron otak orang yang menderita epilepsi tidak mengirimkan sinyal yang benar selama kejang.- Dalam epilepsi, neuron di area otak yang sama dapat mengeluarkan (mengirim sinyal listrik) secara tiba-tiba dan tidak teratur selama kejang. Masuknya ini dapat mengganggu otak dengan menyilangkannya secara abnormal (di luar pola yang biasa) dan kadang-kadang menghasilkan efek yang terlihat (misalnya kejang).
-

Ketahui cara mengenali gejalanya. Efek kejang yang terlihat hanyalah beberapa gejala epilepsi. Penyakit ini dapat menyebabkan perilaku abnormal yang terlihat, tetapi juga dapat menghasilkan sensasi yang tidak distimulasi, halusinasi, yang memberi penderita epilepsi perasaan mengalami sesuatu yang tidak jelas.- Seseorang yang kadangkala terserang kejang belum tentu epilepsi karena gejala-gejala semacam ini belum tentu dipicu oleh kerusakan otak. Memang, krisis dengan kejang-kejang dapat disebabkan oleh stres yang hebat atau penyalahgunaan alkohol atau obat-obatan, tetapi juga oleh tingkat glukosa yang terlalu rendah dalam darah, trauma fisik atau demam yang sangat tinggi.
-

Tahu kenali tanda-tanda krisis kejang. Krisis dapat digeneralisasi dan seseorang dapat menyebutnya "kerusakan besar" atau menyebutnya "tonik-klonik", atau dapat bersifat parsial (kerusakan kecil) ketika mengambil sumbernya di area otak yang sangat terbatas.- Selama krisis umum yang memengaruhi otak secara keseluruhan, seluruh tubuh dapat menjadi kaku. Tubuh kemudian menjadi rileks beberapa kali, dengan tersentak. Orang yang mengalami kejang dapat membuat suara-suara aneh, berhenti bernafas dalam waktu yang lama, atau bertingkah aneh. Misalnya, beberapa penderita epilepsi cenderung bergegas secara mekanis ke kamar mandi ketika terjadi krisis. Pada akhir kejang, penderita epilepsi sering merasa sangat bingung, karena dia tidak memiliki ingatan tentang apa yang baru saja terjadi.
- Kejang parsial hanya memengaruhi bagian-bagian tubuh yang terkait dengan area otak tempat disfungsi terjadi. Ini dapat menyebabkan kebingungan pada orang epilepsi dan gerakan tidak teratur yang hanya mempengaruhi bagian tubuh. Ini juga dapat menghasilkan sensasi dan ketidaknyamanan seperti kesan memiliki perut penuh.
- Banyak orang dengan epilepsi tidak menderita kejang atau hanya tipe "kejahatan kecil". Di antara tanda-tanda bijaksana yang menunjukkan bahwa mereka sedang mengalami serangan epilepsi, ada tics kecil, seperti kedipan mata yang berlebihan, atau tampilan hilang dalam kekosongan.
-

Lihatlah berbagai kategori depilepsi. Penyakit-penyakit ini diklasifikasikan dalam 4 kategori yaitu: epilepsi idiopatik umum, epilepsi idiopatik parsial, epilepsi simtomatik umum dan epilepsi simtomatik parsial.- Epilepsi idiopatik umum sering memiliki asal genetik dengan gejala yang muncul selama masa kanak-kanak atau setelah remaja. Berbagai kejang yang sangat luas (dengan gejala yang sangat berbeda dari orang ke orang) dapat diamati pada orang dengan epilepsi tipe ini yang sering memiliki otak di mana tidak ada disfungsi yang dapat dideteksi.
- Epilepsi idiopatik parsial kadang-kadang memiliki asal genetik, dan gejalanya dapat diamati bahkan pada orang yang lebih muda daripada mereka yang memiliki epilepsi idiopatik umum. Secara umum, epilepsi jenis ini kurang parah daripada yang lain karena hanya menyebabkan kejang kecil yang sering terjadi selama tidur. Seringkali, mereka tidak bertahan melampaui masa kanak-kanak.
- Epilepsi simtomatik umum disebabkan oleh trauma yang sering terjadi selama persalinan. Di antara penyebab utama adalah ensefalitis, hipoksia serebral, stroke, trauma kepala, tumor otak dan penyakit Alzheimer. Istilah "gejala" digunakan untuk menggambarkan epilepsi yang memiliki satu atau lebih penyebab fisiologis yang teridentifikasi. Ketika kita tahu pasti bahwa epilepsi disebabkan oleh gangguan fisiologis, tetapi kita tidak dapat mengidentifikasi secara tepat disfungsi ini, kita mengatakan bahwa itu adalah "kriptogenik". Epilepsi simtomatik umum sering disertai dengan masalah neurologis lain yang dapat menyebabkan, misalnya, masalah motorik. Epilepsi jenis ini dapat menyebabkan kejang yang sangat berbeda dari satu orang ke orang lain.
- Epilepsi simptomatik parsial adalah yang paling umum. Kadang-kadang dipicu selama masa kanak-kanak, tetapi paling sering pada saat dewasa. Ini sering berasal dari disfungsi otak parah yang mungkin disebabkan oleh tumor, stroke, trauma kepala, atau infeksi (ensefalitis). Ini sering dapat dioperasi dengan mengangkat (mengangkat) bagian otak yang sangat rusak.
- Epilepsi yang telah dinamai diklasifikasikan dalam kategori ini. Sebagai contoh, sindrom Lennox-Gastaut diklasifikasikan sebagai epilepsi simptomatis umum.
Bagian 2 Dapatkan bantuan dari dokter
-

Evaluasi risiko yang Anda derita akibat penyakit ini. Anda harus waspada jika Anda memiliki cedera otak atau tumor, atau jika anggota keluarga Anda terkena epilepsi, karena Anda mungkin memiliki kecenderungan untuk penyakit tersebut. Hati-hati juga jika Anda pernah mengalami serangan atau infeksi otak. Akhirnya, Anda harus tahu bahwa dalam kebanyakan kasus, penyebab penyakit tidak diketahui. -

Jika Anda mengalami sesuatu yang tampak seperti kejang epilepsi, kunjungi dokter. Ini akan menjadi cara paling pasti untuk mendapatkan diagnosis yang akurat. Anda kemudian akan tahu apakah Anda epilepsi dan mungkin jenis kejang epilepsi yang Anda alami. -

Berikan dokter Anda informasi sebanyak mungkin untuk membantu membuat diagnosis yang benar. Terkadang tidak cukup untuk menggambarkan kejang yang dialami seseorang, dan seseorang harus dapat memberikan informasi pribadi kepada dokternya. Penyalahgunaan alkohol dapat menyebabkan kejang, serta penggunaan narkoba (bahkan sedang), dosis rendah obat, stres berat atau kurang tidur kronis. -

Buat beberapa persiapan sebelum ujian. Tanyakan kepada dokter Anda jika ada langkah-langkah yang perlu Anda ambil untuk mendapatkan tes dalam kondisi terbaik. Tanpa Anda harus bertanya, dokter Anda biasanya harus memberi tahu Anda semua yang perlu Anda lakukan (misalnya, bermain cepat) untuk mempersiapkan tubuh Anda untuk ujian. -

Berharap untuk memiliki ujian neurologis. Dokter akan mulai dengan menguji refleks Anda, reaksi tertentu dari tubuh Anda dan beberapa kemampuan mental Anda. Kemudian dia dapat melanjutkan ke tes lain.
Bagian 3 Ketahui tesnya
-
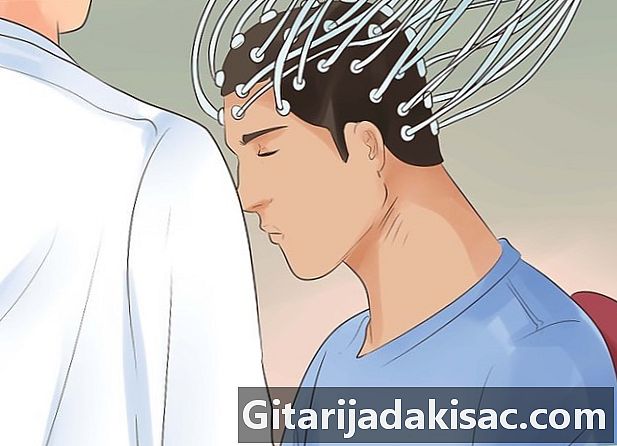
Berharap untuk memiliki tes EEG. EEG memungkinkan dokter untuk memiliki representasi grafis dari impuls listrik yang sesuai dengan aktivitas otak.- Untuk jenis tes ini, dokter menempatkan elektroda pada kulit kepala pasien. Detektor aliran listrik ini mengukur aktivitas otak. Pasien harus tetap diam dengan otot-ototnya rileks, dan mungkin diminta untuk melakukan operasi sederhana seperti bernapas dalam-dalam. Analisis plot yang diperoleh terkadang dapat memungkinkan dokter untuk mendeteksi aktivitas otak abnormal yang dapat menghasilkan impuls listrik tepat waktu (biasanya tidak selama pemeriksaan) yang berhubungan dengan kejang epilepsi.
-
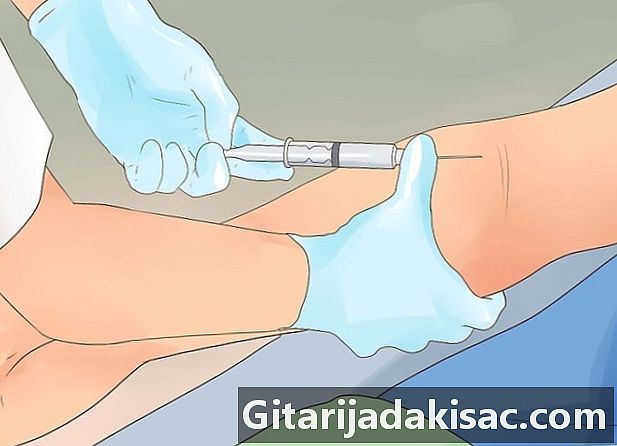
Lakukan tes darah Analisis darah pasien dapat membantu menghilangkan potensi penyebab kejang selain epilepsi. Infeksi atau substansi mikroba (misalnya, obat) dapat menyebabkan kejang atau gejala lain yang menunjukkan epilepsi. -

Ikuti tes positron emission tomography (PET). Tes PET dapat memungkinkan dokter untuk mendeteksi area otak yang menghasilkan impuls listrik besar dan tidak teratur yang menyebabkan kejang.- Dokter mulai dengan menyuntikkan ke dalam darah pasien cairan yang mengandung unsur radioaktif yang memancarkan positron (atau positron). Pelacak ini (cairan radioaktif) mengandung unsur-unsur kimia yang akan diserap secara berbeda tergantung pada apakah organ target berfungsi dengan baik atau tidak. Pemindai tidak mendeteksi positron, tetapi pasangan foton yang dihasilkan ketika mereka dimusnahkan dengan elektron yang mereka temui dalam tubuh. Posisi (antielektron) dan elektron sannihilent untuk menghasilkan tepat dua foton. Deteksi dua foton dari pasangan yang sama memungkinkan untuk mengetahui tempat pengunduran diri positron dan dengan demikian dari unsur radioaktif yang memancarkannya. Deteksi banyak pasangan foton memungkinkan untuk mengetahui konsentrasi pelacak dalam organ yang ditargetkan. Dengan menganalisis bagaimana pelacak telah menyebar di otak, dokter dapat mendeteksi disfungsi dan apakah pasien epilepsi atau tidak.
- Dokter juga dapat memutuskan untuk melakukan pemindaian tomografi terkomputerisasi (CT) atau computed tomography (CT) atau tes MRI (Magnetic Resonance Imaging). Mereka dapat mendeteksi aktivitas otak yang abnormal. Jika MRI dan EEG belum dapat mendeteksi kelainan, dokter mungkin memutuskan untuk menjalani tes foton resonansi tomografi (TEMP). Sama seperti dalam tes PET, sejumlah kecil bahan radioaktif disuntikkan ke dalam tubuh untuk melihat bagaimana darah masuk dan mengalir melalui otak dan keluar.
-

Kirim ke tusukan lumbal. Dokter mulai dengan mengekstraksi cairan serebrospinal (cairan serebrospinal) dari rongga tulang belakang antara dua vertebra punggung bagian bawah. Dia kemudian dapat menganalisis komposisi cairan ini untuk mencoba mendeteksi keberadaan zat yang menunjukkan bahwa pasien menderita epilepsi.- Selama tusukan, yang sering dilakukan di bawah anestesi lokal, pasien harus menempatkan dirinya pada posisi janin. Cairan yang diekstraksi dikirim ke laboratorium yang akan menganalisis berapa banyak zat tertentu yang dikandungnya.